近期,急诊科日均接诊流感样病例数量激增,不少患者因延误治疗或误判症状,错失最佳干预时机。作为直面流感重症的一线科室,我们从急诊视角拆解流感防治的“非典型”知识点,帮你避开认知盲区。
急诊接诊中,并非所有流感患者都以高热、肌肉酸痛为首发表现:
①老年患者可能仅表现为精神萎靡、食欲骤降,体温甚至不超过38℃,却已合并病毒性肺炎;
②儿童可能先出现呕吐、腹泻等消化道症状,容易被误诊为肠胃炎;
③慢性病患者可能直接诱发基础病急性加重,如糖尿病患者血糖骤升、心衰患者出现呼吸困难,流感症状反而被掩盖;
④若在流感季出现上述异常,即使无典型呼吸道症状,也需及时排查流感病毒。

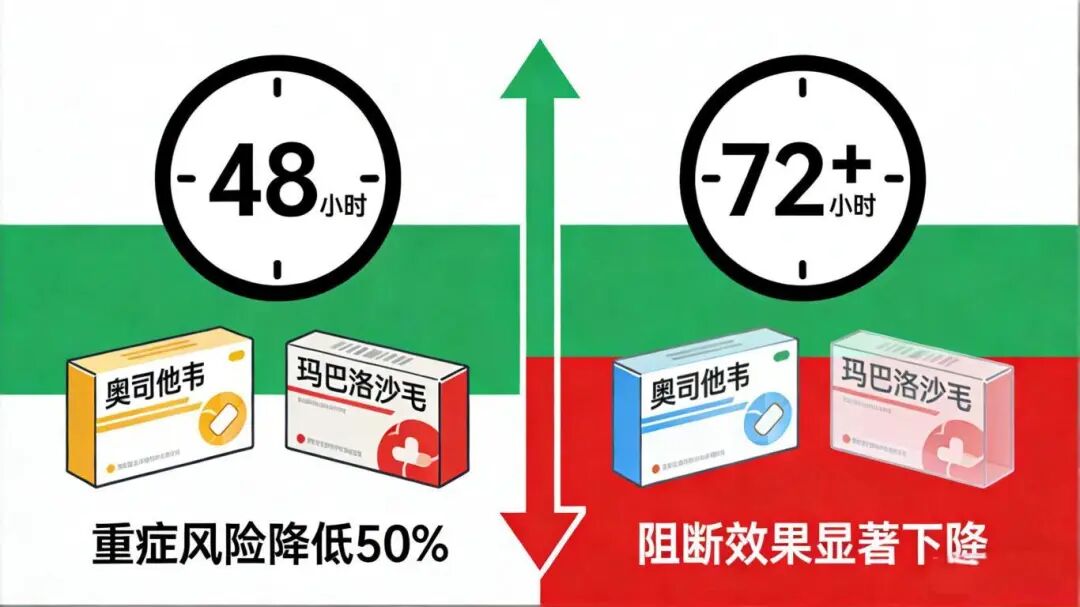
从出现症状算起,48小时内启用抗流感药物(奥司他韦、玛巴洛沙韦),可使重症风险降低50%。急诊发现,部分患者因“等自愈”拖延就医,超过72小时后用药,对重症的阻断效果会显著下降。
02
流感发病3天内是并发症高发期,若出现持续高热>3天、咳黄脓痰、胸痛心悸、指脉氧饱和度<95%,需立即到急诊排查肺炎、心肌炎等问题,尤其老年人和慢病患者,不可在家硬扛。
除常规的疫苗接种(当前接种仍可获得保护)、勤洗手外,急诊医生更强调“高危人群分层防护”:
▶养老院、儿科病房等聚集性场所,需每日监测体温和呼吸道症状,出现1例确诊即启动环境消杀,避免聚集性暴发;
▶慢性病患者需在流感季前优化基础病用药,避免因流感诱发病情失控;
▶家庭防护中,建议为老人和儿童准备家用指脉氧仪,便于实时监测血氧,及时发现隐匿性低氧血症。

▶奥司他韦、玛巴洛沙韦仅对流感病毒有效,对普通感冒、支原体等病原体无效,需经检测确诊后遵医嘱使用;
▶不建议自行联用多种退热药物,过量用药易引发肝损伤,尤其儿童和肝功能不全者;
▶抗生素不可预防流感,仅在明确合并细菌感染(如继发肺炎、中耳炎)时,由医生评估后使用。

流感不是“大号感冒”,在急诊科的重症病例中,多数因早期忽视和误判导致病情恶化。掌握急诊视角的防治逻辑,才能为自己和家人筑牢健康防线。
